La Ciencia nos Guía Durante la Crisis por el Nuevo Coronavirus
Por Mauricio Rodriguez, Ph.D.
Director Asuntos Científicos CropLife Latin America
Abril 21 de 2020
 Estamos navegando aguas desconocidas, al menos para las generaciones actuales, en las que la globalización hace que casos como el de la actual pandemia por el virus SARS-CoV2, que causa la enfermedad conocida como COVID-19, cause daños físicos, psicológicos, sociales y económicos sin precedentes1. Al tiempo que las tecnologías actuales nos han dado acceso a información que ha permitido que se advirtiera relativamente pronto el alto riesgo que significa esta enfermedad, podemos encontrar en la ciencia las soluciones y respuestas a situaciones de crisis como esta que parecen desbordar nuestra capacidad y resiliencia como especie dominante del planeta. Es justamente la ciencia la llamada a ofrecernos respuestas, soluciones y reafirmación en la condición humana.
Estamos navegando aguas desconocidas, al menos para las generaciones actuales, en las que la globalización hace que casos como el de la actual pandemia por el virus SARS-CoV2, que causa la enfermedad conocida como COVID-19, cause daños físicos, psicológicos, sociales y económicos sin precedentes1. Al tiempo que las tecnologías actuales nos han dado acceso a información que ha permitido que se advirtiera relativamente pronto el alto riesgo que significa esta enfermedad, podemos encontrar en la ciencia las soluciones y respuestas a situaciones de crisis como esta que parecen desbordar nuestra capacidad y resiliencia como especie dominante del planeta. Es justamente la ciencia la llamada a ofrecernos respuestas, soluciones y reafirmación en la condición humana.
Veamos algunos ejemplos de cómo la ciencia nos guía y está ayudando a superar esta situación. Desde la toma decisiones de políticos e instituciones que se basan en los modelos matemáticos y epidemiológicos de contagio, de donde nacen las recomendaciones básicas, hasta el conocimiento para ayudar al personal de la salud en clínicas y hospitales, pasando por las decisiones que individualmente tomamos diariamente para protegernos, la ciencia está presente.
Para efectos de no extender demasiado esta lectura, vamos a ver solo algunos ejemplos y los vamos a dividir entre las medidas científicas de intervención no farmacéuticas y farmacéuticas. Las no farmacéuticas incluyen medidas como el confinamiento o distanciamiento físico entre personas, la higiene de manos y el uso de equipo de protección personal como las mascarillas o barbijos en lugares públicos. A continuación, explicamos brevemente la ciencia detrás de estas soluciones.
El Jabón: Un arma poderosa contra las infecciones
Veamos el caso del lavado de manos. ¿Por qué insisten los expertos en salud en que algo tan simple como el jabón nos puede ayudar a controlar un patógeno invisible como el SARS-CoV2? Veamos cómo funciona el jabón: el jabón es una sustancia química que puede obtenerse natural o sintéticamente, cuya forma molecular asemeja a un alfiler. Estas moléculas tienen una cabeza hidrofílica (que se une fácilmente a las moléculas del agua) y una cola hidrofóbica, que repele el agua y prefiere unirse a moléculas grasas. Cuando las moléculas de jabón se suspenden en el agua, espontáneamente se unen entre sí formando pequeñas burbujas llamadas micelas, con las cabezas de las moléculas hacia fuera y las colas hacia dentro. Estas micelas en la mezcla de agua y jabón se encargan de atrapar en su interior compuestos o, en el caso del coronavirus, organismos que tienen una superficie lipídica o grasa, tales como los residuos de comida o la membrana del virus.
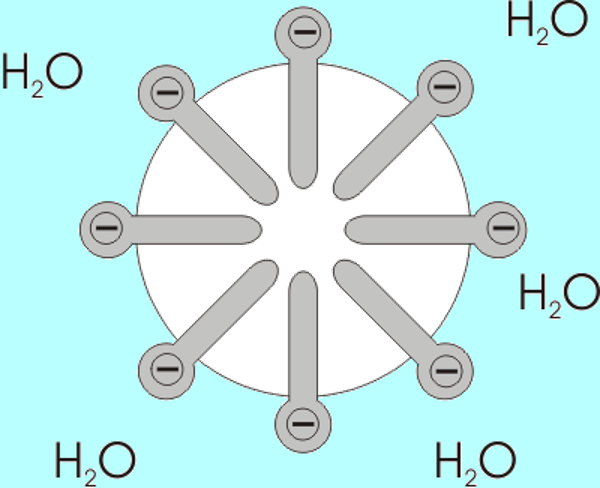
Moléculas de jabón suspendidas en agua. Se puede identificar las cabezas hidrofílicas, las cuales se ubican hacia la solución acuosa, y las colas hidrofóbicas, apuntando hacia el centro, lejos del agua. (Fuente: Wikimedia, 2020. https://upload.wikimedia.org/wikipedia/commons/0/0d/Micelle.png)
Diferentes virus, como el SARS-CoV2, se unen fácilmente a la piel porque las células que la conforman también tienen membranas lipídicas que se atraen entre sí. Así que cuando lavamos eficientemente nuestras manos con agua y jabón, tanto las micelas como las moléculas libres de este, atrapan o descomponen la membrana lipídica del virus, separándolo de nuestra piel o destruyéndolo2.
Las mascarillas faciales y respiradores también ayudan a prevenir el contagio
A pesar de que las políticas públicas en casos de emergencia epidémica o pandémica sugieren reservar el uso de estos dispositivos al personal de salud o a pacientes infectados, diversos estudios han demostrado que el uso de estas por personas sanas no infectadas también ayuda a prevenir la propagación de las enfermedades causadas por virus respiratorios. Básicamente, éstas cubiertas faciales constituyen barreras físicas que disminuyen en diversos porcentajes la probabilidad (el riesgo) de que bioaerosoles infecciosos (gotas de saliva o moco) que carguen el virus caigan dentro de nuestras vías respiratorias. Existen diferentes niveles de protección de acuerdo con el material y la calidad de estas máscaras.

(Fuente: Emory University, 2020. https://www.ehso.emory.edu/documents/toolbox-training-respirator-protection.pdf)
Un estudio colaborativo entre investigadores en Hong Kong y los Estados Unidos, determinó a través de un ensayo clínico aleatorizado que la utilización del tipo de mascarillas quirúrgicas más comunes, junto con el lavado de manos, contribuye a la disminución del contagio con virus de influenza si estas medidas de mitigación se realizan tempranamente en el ciclo de infección3. Similarmente, un estudio en el Reino Unido en 2013 demostró que el uso de mascarillas quirúrgicas puede reducir considerablemente la exposición a bioaerosoles infecciosos4. Este mes de abril de 2020, algunos de los investigadores de Hong Kong mencionados anteriormente publicaron un nuevo estudio que refuerza sus hallazgos anteriores sobre la efectividad de las mascarillas para prevenir el contagio con coronavirus5. Estas barreras físicas nos sirven como medida complementaria de mitigación de riesgo, cuando no podemos evitar otro tipo de intervención para limitar la exposición como lo es el aislamiento físico.
Confinamiento o aislamiento físico: Modelos Epidemiológicos
La práctica que se está dando a conocer como distanciamiento social, más correctamente se denomina confinamiento o aislamiento físico, ya que seguimos siendo parte funcional de la sociedad, aunque bajo ciertas restricciones. Los gobiernos están constantemente sopesando la enorme cantidad de información disponible y tratando de resolver tantas preguntas como sea posible para tomar las mejores decisiones de aislamiento bajo las actuales circunstancias: ¿cerrar fronteras, como los aeropuertos? ¿restringir la movilidad? ¿cerrar escuelas y universidades? Estas decisiones se basan en modelos científicos estadísticos y epidemiológicos que, aunque no son extremadamente complejos desde el punto de vista matemático, si son muy difíciles de construir por la gran cantidad de variables sobre las que la información no está completa. Ya tenemos algunos de los parámetros básicos del comportamiento del virus, como cuántas personas más pueden contagiarse por cada persona infectada; o cuánto tiempo tarda una infección en resolverse. Pero aún no tenemos mucha información epidemiológica necesaria como ¿cuántas personas asintomáticas están infectadas?
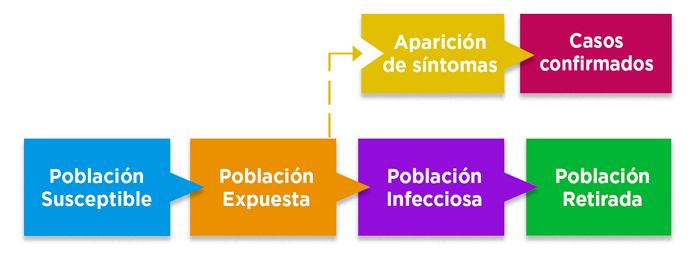
En este modelo, se divide la población en 4 grupos principales: susceptible, expuestos (que aún no presentan síntomas), infecciosos (con síntomas), y retirados (población que está aislada, recuperada, o que no es infecciosa). Adaptado de The Lancet Infectious Diseases, 2020. https://www.sciencedirect.com/science/article/pii/S1473309920301444
Esta es una de las principales preguntas que aún no se han resuelto porque necesitaríamos datos serológicos que comprueben que cada persona asintomática tiene anticuerpos contra el virus. Esto es, evidentemente, muy difícil de responder porque se tendría que evaluar al 100% de la población. De modo que los modelos sirven para buscar una aproximación a la realidad y tomar decisiones con la información más completa disponible. Los modelos están siendo utilizados para entender cómo, por ejemplo, luego de establecer restricciones en la movilidad como sucedió en China, se puede retardar la velocidad de establecimiento de brotes de infección6. Los gobiernos tienen claro que no pueden suprimir completamente el establecimiento del contagio una vez se ha establecido por múltiples casos independientes en el país, así que las medidas buscan minimizar el impacto económico y el desborde de la capacidad de los servicios de salud para tratar a quienes se enfermen de mayor gravedad.
Medicamentos y Vacunas: Urgencia y Seguridad
Un reto importante que nos impone la situación actual es que el público quiere que la ciencia produzca en el muy corto plazo las soluciones tecnológicas que frenen de manera inmediata la infección y la severidad de la enfermedad, en otras palabras, las terapias y los profilácticos. Pero, el problema con esta expectativa que se impone a la ciencia es el desconocimiento de muchas personas sobre justamente cómo se hace la ciencia: con procesos rigurosos y metódicos que toman tiempo y verificación independiente que valide tanto la efectividad como la seguridad de las tecnologías. Esto es especialmente importante en los casos de medicamentos y vacunas, que deben seguir protocolos rigurosos de evaluación de riesgo antes de ser aptos para su uso clínico, más aún si se quiere que sean de uso generalizado. Existen numerosos reportes, tanto en medios noticiosos como científicos, sobre impresionantes avances en estudios de laboratorio y clínicos sobre medicamentos y vacunas que se espera estén disponibles en el corto plazo para atender la emergencia, pero debemos ser inteligentes y no desconocer la rigurosidad científica en la que se fundamenta la evaluación del riesgo.
Como en muchas otras patologías infecciosas, las primeras recomendaciones de defensa terapéutica se enfocan en el uso de acetaminofén, para controlar la fiebre, e ibuprofeno, en aquellos casos con mayor severidad que requieren de sus efectos antiinflamatorios7. Esta terapia seguramente es suficiente en los casos no críticos; para los de mayor gravedad, se están desarrollando otro tipo de terapias antivirales como describimos a continuación.
Algo que debe ser claro es que, aunque varias empresas están en la carrera por lograr desarrollar una vacuna, esta no estaría disponible en el corto plazo. En el mejor de los casos, podría ser utilizada preventivamente en caso de que el mismo virus vuelva a circular en la segunda mitad del año 2021, aunque probablemente tarde más tiempo8. Aunque parece algo tardío, estas vacunas se están desarrollando muy rápidamente. Normalmente, las vacunas se desarrollan a partir de virus cultivados en cultivos celulares, lo cual implica otras variables y protocolos que requieren varios años. La primera vacuna para COVID-19 ya en estudios clínicos se desarrolló por parte del Instituto Nacional de Alergia y Enfermedades Infecciosas de los Estados Unidos (NIAID), en colaboración con la empresa Moderna Inc. Esta vacuna se ha desarrollado a partir de una plataforma genética llamada ARN mensajero que, inicialmente, fue desarrollada para combatir el coronavirus causante de MERS (Síndrome Respiratorio del Medio Oriente, por su sigla en inglés), pero que fue rápidamente adaptada para COVID-19. Esta vacuna ya está en ensayo clínico fase I, en la que se les da a voluntarios sanos para evaluar si es toxicológicamente segura y si efectivamente induce una respuesta inmune. Establecer claramente la seguridad y la eficacia de una vacuna puede requerir fases 2, 2b y 3 de estudios clínicos, lo cual toma más de un año. Adicionalmente el NIAID, junto con la Universidad de Oxford en Reino Unido, está desarrollando otra vacuna de adenovirus de chimpancé, y están evaluando si otras candidatas a vacunas desarrolladas para SARS son efectivas para COVID-199.
En cuanto a terapéuticos, el mismo NIAID está trabajando colaborativamente con la Universidad de Nebraska en un ensayo clínico controlado aleatorizado para evaluar la seguridad y eficacia del medicamento antiviral remdesivir, en pacientes hospitalizados diagnosticados con COVID-19. El remdesivir es un antiviral de amplio espectro que está siendo evaluado en modelos animales para investigar su efectividad en el tratamiento de MERS y SARS (Síndrome Respiratorio Agudo Severo, por su sigla en inglés)10. Es importante entender que emprender estos estudios clínicos, además de tiempo, requiere un alto nivel de capacidad científica, de manufactura y logística, revisión ética independiente, regulación adecuada y grandes recursos económicos. Una revisión de las bases de registros de estudios clínicos al 24 de marzo de 2020 demuestra que hay actualmente 536 estudios clínicos relevantes, de los cuales 332 están relacionados con COVID-19. Entre estos últimos 188 están abiertos para reclutar voluntarios y 146 ensayos se preparan para reclutar. La distribución geográfica de estos estudios se da mayormente en China y Corea, además países de altos ingresos en Europa y Norteamérica. Muy pocos ensayos están planeados para Centro o Suramérica, el Sur o Sureste de Asia o África11. Otras terapias que están siendo evaluados son Kaletra, que es una combinación de dos medicamentos contra el VIH: ritonavir y lopinavir; Kaletra más interferón beta, que es una molécula señal que le ayuda al sistema inmune a combatir virus, por lo tanto se espera que ayude a fortalecer la acción de los medicamentos12; y la hidroxicloroquina o la cloroquina, que es un antimalárico que ha sonado en las últimas semanas debido a un pequeño estudio en Francia con 20 pacientes13, pero hecho sin la rigurosidad científica al no ser ni controlado ni aleatorizado14.
Recientemente, la OMS ha anunciado el lanzamiento del ensayo SOLIDARITY, un estudio de tratamientos potenciales para COVID-19 a desarrollarse en Asia, Suráfrica, Europa y las Américas. Argentina es el primer país de América Latina que ha confirmado su participación15.
Como podemos ver, en tiempos de incertidumbre podemos tener la tranquilidad que la ciencia es el faro que debe guiar a nuestra sociedad y a los gobiernos a tomar las mejores decisiones y navegar esta tempestad a puerto seguro.
[1] WHO – Coronavirus Disease (COVID-19) Outbreak, 2020. https://www.who.int/emergencies/diseases/novel-coronavirus-2019
[2] World of Molecules. https://www.worldofmolecules.com/coronavirus/how-soap-destroys-coronavirus.html
[3] Annals of Internal Medicine, 6 de Octubre de 2009. https://annals.org/aim/fullarticle/744899/facemasks-hand-hygiene-prevent-influenza-transmission-households-cluster-randomized-trial
[4] Journal of Hospital Infection, Mayo de 2013. https://www.sciencedirect.com/science/article/abs/pii/S0195670113000698
[5] Nature Medicine, 03 de Abril de 2020. https://www.nature.com/articles/s41591-020-0843-2
[6] The Lancet Infectious Diseases, 11 de Marzo de 2020. https://www.sciencedirect.com/science/article/pii/S1473309920301444
[7] Chest, 30 de Marzo de 2020. https://journal.chestnet.org/article/S0012-3692(20)30572-9/pdf
[8] Johns Hopkins COVID-19 Hub, 16 de Abril de 2020. https://hub.jhu.edu/2020/04/16/coronavirus-vaccine-timeline/
[9] NIAID, Abril de 2020. https://www.niaid.nih.gov/diseases-conditions/coronaviruses-therapeutics-vaccines
[10] NIAID, Abril de 2020. https://www.niaid.nih.gov/news-events/nih-clinical-trial-remdesivir-treat-covid-19-begins
[11] The Lancet, 02 de Abril de 2020. https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(20)30798-4/fulltext
[12] The New England Journal of Medicine, 18 de Marzo de 2020. https://www.nejm.org/doi/full/10.1056/NEJMoa2001282
[13] International Journal of Antimicrobial Agents, 20 de Marzo de 2020. https://www.sciencedirect.com/science/article/pii/S0924857920300996#bib0012
[14] International Society of Antimicrobial Chemotherapy, 03 de Abril de 2020. https://www.isac.world/news-and-publications/official-isac-statement
[15] OMS, 18 de marzo de 2020. https://www.who.int/dg/speeches/detail/who-director-general-s-opening-remarks-at-the-media-briefing-on-covid-19---18-march-2020















